Инсулин — средство спасения жизни
Не так давно, года 2—3 назад, мне довелось посмотреть телепередачу, какой-то документальный фильм о лечении сахарного диабета. Название его я не знаю, так как включила телевизор, когда программа уже шла.
Красной нитью через весь сюжет шла тема преступников, разрабатывающих и производящих инсулины, подсаживающих на них людей, как на наркотики, — разумеется, чтобы нажиться на этом. Бодрый тренер полчаса убеждал зрителей, что при любом типе и течении диабета с проблемой всегда можно справиться, регулярно занимаясь физкультурой. А фармацевтов, по его словам, всех надо сажать в тюрьму.
Конечно, переоценить роль физических нагрузок в контроле диабета трудно, и мы еще об этом поговорим. Но надо все-таки быть реалистами и смотреть на жизнь без розовых очков: очень часто инсулин — не просто средство контроля сахара в крови. Это средство спасения жизни. К великому сожалению, и сегодня приходится сталкиваться с чудовищными случаями, когда родственники (заметьте, не сами пациенты) всячески препятствуют лечению инсулинами своих близких, что приводит к естественному, но от этого не менее страшному концу: смерти. В 2014 году в Москве скончался пятилетний мальчик, мама которого решила, что инсулин ему не нужен. Одна пациентка на приеме рассказала мне, как при таких же обстоятельствах погибла ее 17-летняя племянница — мать тоже воспротивилась терапии инсулинами.
Я часто сталкиваюсь с такой позицией — все, что угодно, только не инсулин. У многих пациентов сложилось мнение, что перевод на инсулинотерапию означает близкий и неминуемый конец, для них это приговор к казни, жизнь без будущего. В корне неправильное представление! Зачастую именно лишение инсулина и есть смертный приговор, исполнение которого наступает быстро и неотвратимо. Думаю, что такой стереотип сложился потому, что еще живы люди старшего поколения, давно и тяжело болеющие диабетом, а соответственно, долго получающие инсулин. На глазах у родственников его дозы постепенно повышались, а осложнения заболевания прогрессировали… И возникла умозрительная цепочка: пока инсулин не выписали, все было ничего (но вспомните — ведь тогда болезнь только началась — поэтому и осложнения мощно не проявлялись), а вот как назначили, тут и началось: сначала вроде терпимо, а потом ухудшилось зрение, появились отеки, стали неметь ноги…
Мы с вами уже знаем, что это не побочные действия инсулинов, а результат прогрессирования тяжелого заболевания. Если бы не было инсулина, человек просто бы не дожил до развития таких проблем. Само понятие поздних или хронических осложнений появилось только в 40-е годы прошлого столетия, когда накопился опыт наблюдения за пациентами, оставшимися в живых благодаря инсулину.
Я ведь недаром так много рассказывала об истории разработки инсулинов — хотела, чтобы вы проследили их путь от несовершенных, имеющих множество побочных эффектов водных экстрактов до современных генноинженерных форм, наиболее приближенных к естественному ритму выработки инсулина в здоровом организме. Их применение позволяет максимально удлинить период жизни без осложнений — надо только научиться ими пользоваться. Между прочим, среди первых пациентов Бантинга был 6-летний Тед Райдер, который с 1922 года получал инсулин всю оставшуюся жизнь. Умер он от сердечной недостаточности в 76 лет (!), и произошло это в 1992 году. 70 лет жизни подарило Райдеру это лекарство — и это сначала на грубых неочищенных инсулинах, без отлаженных доз, схем лечения и возможностей контроля сахара.
Представьте себе современную женщину. Каждый день рано утром, не выспавшись, она собирает и провожает на работу и в школу все свое семейство, потом сама бежит на службу — в детский сад, в поликлинику, на фабрику и т.д. Через 8 часов она несется домой, но пути загрузившись в магазине парой сумок с продуктами килограммов на 5—10. Дома ее ждут плита, школьные тетради детей, неглаженые рубашки мужа, да еще у сына аллергия — ежедневно нужна влажная уборка всей квартиры… Завтра все начнется сначала, и так из года в год. Ее соседка имеет такую же семью и такой же рабочий график, но в доме есть помощница — домработница которая и еду приготовит, и детей из школы встретит, и полы вымоет. Соседка придет домой, поужинает и будет спокойно отдыхать в кругу семьи: почитает детям книжки, пойдет с мужем в кино… Или они просто все вместе погуляют по парку — очень полезно, между прочим, особенно перед сном. Кто из этих двух женщин дольше сохранит свое здоровье? Если исключить, конечно, вероятность несчастного случая? Конечно, вторая, имеющая помощницу.
Так вот, и для поджелудочной железы «внешний» инсулин является той самой «домашней работницей», которая часть трудов берет на себя и дает железе возможность отдохнуть, а нередко даже, хотя бы частично, восстановить силы. Люди часто пугаются самого слова «гормоны». Сложилось мнение, что назначение гормонов всегда приводит к пожизненной зависимости от них. Это заблуждение, возможно, связано с гормоном надпочечников — преднизолоном. Действительно, применение его лекарственных форм в течение длительного времени может привести к снижению работы собственных надпочечников, и человек встанет перед необходимостью ежедневного приема соответствующих таблеток. Но это мера вынужденная! Такие препараты назначают по строгим показаниям, чтобы спасти пациенту жизнь или избавить его от тяжелых нарушений, ведущих к инвалидности. И уж никак это не относится к инсулину (к слову, и к гормону щитовидной железы — левотироксину — тоже).
Например, применение инсулина в послеоперационный период у больного, ранее получавшего сахароснижающие таблетки, совершенно не исключает обратный переход на них. Как правило, люди возвращаются к прежней схеме лечения. Возьмем другую ситуацию: вынашивание беременности пациенткой, страдающей диабетом 2-го типа, которое зачастую требует перевода на инсулинотерапию. Обычно после родов женщина также возвращается к привычной для нее схеме лечения.
Необходимость постепенно повышать дозу сахароснижающего средства, в том числе инсулина, связана не с зависимостью, как это бывает при употреблении наркотиков, а с продолжающимся снижением функции поджелудочной железы, которая вырабатывает все меньше и меньше собственного инсулина, причем причиной этого является не чужой инсулин, но внутренние процессы в организме больного. А значит, «внешнего» инсулина требуется все больше и больше, и процесс угасания железы под влиянием «чужого» гормона не только не ускоряется, а наоборот, притормаживается, замедляется.
Иногда удается продлить функцию железы на многие годы и тем самым обеспечить более или менее спокойное существование ее хозяину. Поэтому так важно назначить инсулин вовремя, когда железа еще не совсем потеряла способность производить собственный гормон.
Не могу удержаться и не процитировать известного отечественного эндокринолога А.Ю. Майорова: «Сейчас каждому больному диабетом с потребностью в инсулине вместо фразы «Мы вынуждены колоть инсулин» следовало бы говорить: «Мы имеем возможность колоть инсулин». Когда хорошо сказано, и добавить-то нечего… Разве что еще раз поблагодарить создателей этого удивительного лекарства.
- Предыдущие статьи из рубрики: Школа диабета

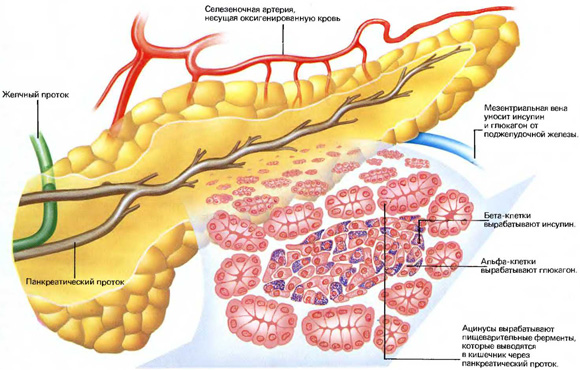


Такова история открытия инсулина — лекарства, спасающего жизни многих миллионов больных сахарным диабетом.